Introducción y aplicación interactiva con las recomendaciones
La Surviving Sepsis Campaign acaba de publicar (23 de marzo de 2026) la mayor actualización de sus guías para el manejo de la sepsis y el shock séptico en adultos actualizando las últimas guías de 2021. Contienen 129 recomendaciones, elaboradas por 69 expertos de 23 países.
En este resumen te cuento lo más importante de cada sección y los cambios más relevantes respecto a las guías de 2021, como siempre, todo en español.
Si quieres citar este texto:
Plaza-Moreno E. Guías Surviving Sepsis Campaign 2026 en español [Internet]. Urgencias y Emergencias. 2025. Disponible en: https://www.urgenciasyemergen.com/guias-surviving-sepsis-campaign-2026-en-espanol/
Pero esta vez te traigo un regalo 🎁
He creado una aplicación interactiva que podrás descargarte tanto en tu ordenador como en tu móvil para que puedas consultar cada recomendación con su nivel de evidencia y justificación detallada:
PUEDES VER LA APLICACIÓN INTERACTIVA AQUÍ: https://guias-sepsis-ssc-2026.netlify.app/
También he creado una versión eBook, pero eso es solo para los miembros del Equipo Excelencia 🏅.
No me enrollo más, y comenzamos 💪🏻
Screening y manejo inicial
Lo que cambia:
La escala qSOFA pierde protagonismo como herramienta de cribado. Las guías ahora recomiendan de forma fuerte (más fuerte que antes, porque ya nos lo dijeron en 2016) usar NEWS, NEWS2, MEWS o SIRS por su mayor sensibilidad, priorizando no perder casos frente a la especificidad del qSOFA.
Aparecen dos conceptos nuevos para la práctica clínica. El primero es el protocolo “code sepsis”, un modelo de activación multidisciplinar al pie de cama similar al código ictus o al código infarto, que busca agilizar el diagnóstico y el tratamiento. El segundo es el cribado prehospitalario estandarizado, que por primera vez se recomienda formalmente para que los servicios de emergencias extrahospitalarias utilicen herramientas de detección de sepsis durante el transporte.
Lo esencial que se mantiene:
La sepsis es un diagnóstico clínico; no debe descartarse ni confirmarse con un solo biomarcador. Se deben obtener hemocultivos antes de iniciar antibióticos siempre que sea posible, y medir lactato como parte de la evaluación inicial. Sepsis y shock séptico son emergencias médicas y el tratamiento debe comenzar de inmediato.
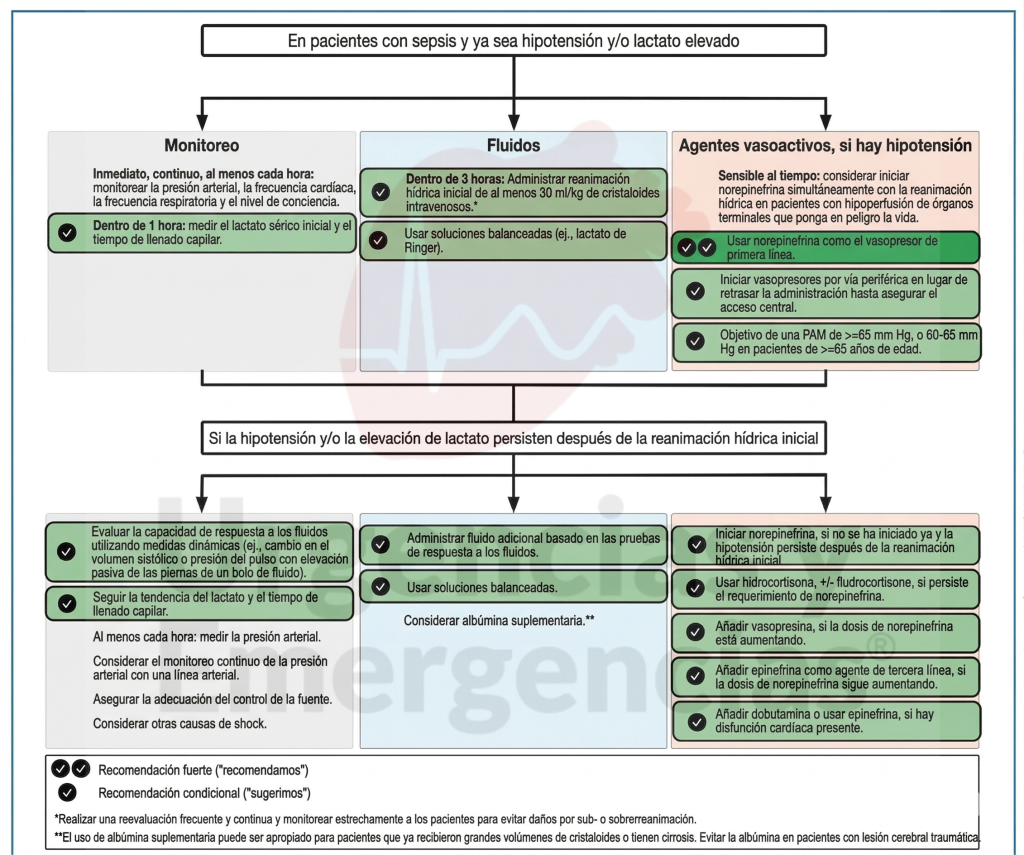
Resucitación hemodinámica
Lo que cambia:
Se introduce la hipotensión permisiva en mayores de 65 años, con un objetivo de PAM de 60–65 mm Hg frente a valores más altos. El ensayo “65 trial” demostró mortalidad similar con menor exposición a vasopresores. Esto supone un cambio práctico significativo para una población frecuente en urgencias.
Otra novedad muy relevante es la recomendación de iniciar vasopresores por vía periférica en lugar de retrasar el soporte hemodinámico hasta conseguir un acceso venoso central. Esto elimina una barrera habitual en urgencias y permite actuar más rápido. (Lo han puesto como nuevo, pero ya nos decían en 2021 que se podía realizar).
La secuencia recomendada es ahora explícita: primero bolo de cristaloides, luego vasopresores si persiste la hipotensión. Pero en shock séptico inestable (piel moteada, cianosis, taquicardia, alteración de conciencia) se justifica la administración simultánea.
El tiempo de relleno capilar (TRC) gana peso como herramienta de monitorización. Tras la publicación del ensayo ANDROMEDA-SHOCK-2, la resucitación guiada por TRC demostró mejorar resultados frente al manejo habitual. Es especialmente útil porque cambia en minutos (frente a las 2 horas del lactato) y es aplicable en entornos con recursos limitados. (Esto ya se lo contaba yo a mis estudiantes antes de estas guías 😎. El TRC es barato, rápido e indoloro)
Lo esencial que se mantiene:
Al menos 30 mL/kg de cristaloides en las primeras 3 horas (ajustando por peso ideal en IMC >30). PAM objetivo de 65 mm Hg como estándar general. Noradrenalina como vasopresor de primera línea. Añadir vasopresina al escalar noradrenalina. No almidones. Preferir cristaloides balanceados sobre salino 0,9%.
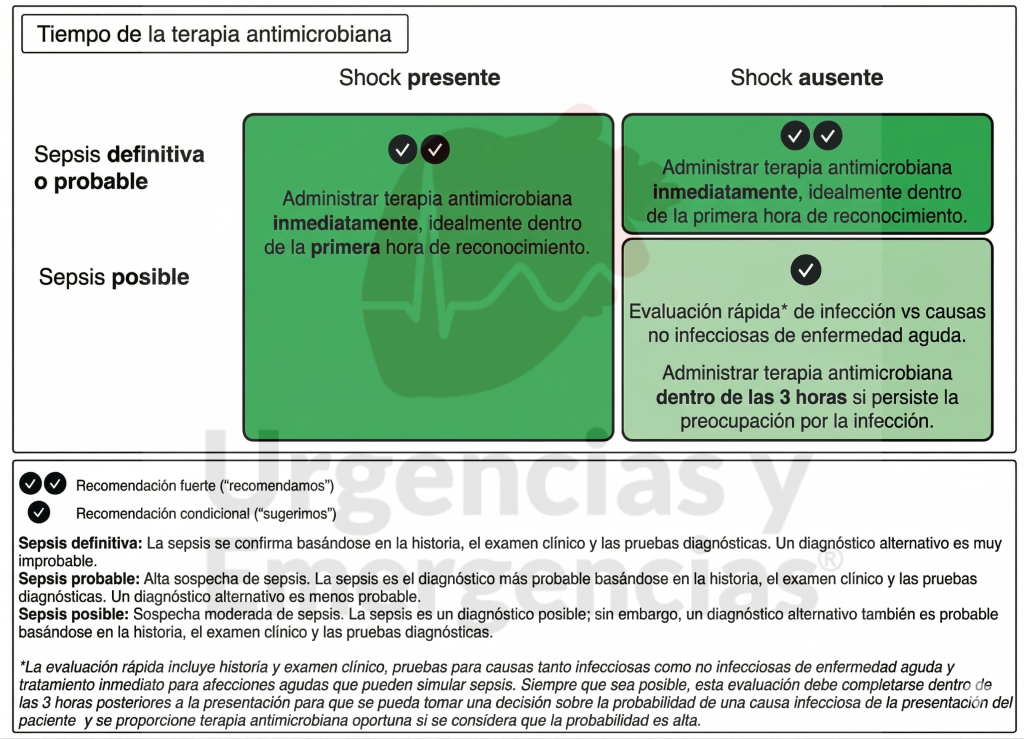
Infección y antimicrobianos
Lo que cambia:
Se introduce formalmente la administración de antibióticos prehospitalarios en pacientes con sepsis e hipotensión cuando el tiempo previsto hasta la evaluación médica hospitalaria supere los 60 minutos. Es una recomendación con sentido clínico claro para sistemas de emergencias rurales o con tiempos de transporte prolongados.
La cobertura empírica se personaliza con dos conceptos nuevos. Por un lado, cobertura de bacterias multirresistentes (MDR) guiada por riesgo: se recomienda cubrir el patógeno MDR específico solo en pacientes de alto riesgo (colonización previa, infección previa, antibioterapia prolongada, estancia en unidades con alta prevalencia), y explícitamente se desaconseja en bajo riesgo.
Por otro lado, la cobertura antianaerobia se aborda por primera vez de forma diferenciada: se recomienda en foco intraabdominal, absceso pulmonar o infección necrotizante, y se desaconseja de forma rutinaria cuando el riesgo es bajo, porque los estudios sugieren que la cobertura innecesaria altera el microbioma protector.
La actualización más potente de estas guías está en la infusión prolongada de betalactámicos (extendida o continua). Pasa de recomendación condicional a recomendación fuerte con evidencia alta, gracias al ensayo BLING III. Se debe administrar siempre una dosis de carga previa. Es especialmente relevante en betalactámicos de vida media corta como piperacilina-tazobactam y carbapenémicos.
Otras novedades: se desaconsejan los biomarcadores fúngicos de Candida para decidir antifúngicos empíricos de forma rutinaria (aunque pueden valorarse caso a caso en pacientes de alto riesgo).
Lo esencial que se mantiene:
Antibióticos en la primera hora en shock séptico y en sepsis probable/confirmada. En sepsis posible sin shock, investigación rápida y antibióticos dentro de 3 horas si persiste la sospecha. No usar procalcitonina para decidir el inicio de antibióticos (sí para guiar la duración). Desescalada diaria. Control precoz del foco (idealmente <6 h).
Soporte respiratorio
Lo que cambia:
La oxigenoterapia nasal de alto flujo (HFNC) se posiciona como terapia de primera línea en insuficiencia respiratoria hipoxémica aguda asociada a sepsis (PaO₂/FiO₂ <200), por delante tanto de la oxigenoterapia convencional como de la ventilación mecánica no invasiva (VMNI). Es una de las novedades más prácticas para urgencias, con tres recomendaciones nuevas que cubren HFNC vs. oxígeno convencional, vs. VMNI, y vs. la alternancia HFNC/VMNI.
Se incorpora el prono despierto como opción en pacientes no intubados con hipoxemia. Puede reducir la necesidad de intubación, tiene un coste mínimo y alta equidad, aunque toda la evidencia procede de COVID-19. Es importante no sedar para facilitar la tolerancia.
Para pacientes ventilados mecánicamente sin SDRA, se recomienda un volumen tidal de 6–8 mL/kg de peso ideal, frente a volúmenes más bajos (4–6 mL/kg). Se enfatiza que el SDRA se infradiagnostica en casi la mitad de los pacientes que cumplen criterios, por lo que el cribado activo es fundamental.
Sobre los objetivos de oxigenación, se abre la puerta a cierta flexibilidad: las guías sugieren que tanto objetivos liberales como conservadores son aceptables según el contexto clínico. En la práctica, los expertos apuntan a una SpO₂ entre 90 y 96%.
Lo esencial que se mantiene:
Volumen tidal bajo (6 mL/kg) en SDRA con presión meseta ≤30 cm H₂O. PEEP alta en SDRA moderado-severo. Prono >12 h/día en SDRA moderado-severo. Bolos intermitentes de bloqueadores neuromusculares sobre infusión continua. ECMO veno-venosa en centros experimentados cuando fracasa la ventilación convencional.
Terapias adyuvantes
Lo que cambia:
Se desaconseja por primera vez el uso de antipiréticos (farmacológicos o enfriamiento superficial) con el objetivo de mejorar el pronóstico. Esta recomendación no aplica al uso de antipiréticos para confort o dolor, ni a pacientes neurocríticos.
Los probióticos reciben por primera vez una recomendación formal en contra. En ensayos de bajo riesgo de sesgo, incluido el gran ensayo PROSPECT, no se observaron beneficios.
Se introduce la de-resucitación activa con diuréticos tras la fase aguda de resucitación en pacientes con sobrecarga hídrica. Es una recomendación nueva influenciada directamente por el panel de pacientes (en estas guías han contado con pacientes dentro de los expertos), que otorga alto valor a evitar el edema.
El azul de metileno aparece por primera vez, pero con evidencia insuficiente para recomendar su uso. Puede mejorar la presión arterial y reduce la duración de vasopresores, pero no hay datos de mortalidad a largo plazo. El 69% de los panelistas nunca lo utiliza.
Lo esencial que se mantiene:
Corticoides IV en shock séptico (hidrocortisona 200 mg/día, sin beneficio adicional por encima de 260 mg/día). No vitamina C IV. No inmunoglobulinas IV. No purificación sanguínea ni hemoperfusión con polimixina B. Insulina a partir de glucemia ≥180 mg/dL. Estrategia transfusional restrictiva. HBPM sobre HNF para profilaxis de TEV. Bicarbonato solo si pH ≤7,2 con IRA (AKIN 2–3). No tratamiento renal sustitutivo sin indicación definitiva.
Objetivos del cuidado, alta y recuperación post-sepsis
Lo que cambia:
Por primera vez las guías incorporan un enfoque estructurado en la recuperación post-sepsis con varias declaraciones de buena práctica nuevas. Se pide que los sistemas de salud aseguren que los clínicos de atención primaria tengan competencia para apoyar a los supervivientes, que se implementen estrategias de apoyo post-alta, y que se facilite la evaluación de secuelas físicas, cognitivas y emocionales.
Se introduce la revisión completa de medicación al alta, una recomendación condicional nueva que busca evitar la polifarmacia derivada de fármacos iniciados durante la enfermedad aguda (sedantes, antiácidos, antipsicóticos) que pueden no ser necesarios tras la fase crítica.
Se mantiene:
La recomendación de discutir objetivos del cuidado precozmente (dentro de 72 horas) y de ofrecer educación sobre sepsis al paciente y la familia antes del alta.
Los 10 cambios clave para llevarse a casa
- NEWS/MEWS/SIRS sobre qSOFA para cribado (recomendación fuerte).
- Vasopresores periféricos como primera opción sin esperar acceso central.
- PAM 60–65 mm Hg en mayores de 65 años.
- Infusión prolongada de betalactámicos pasa a recomendación fuerte con evidencia alta.
- HFNC como primera línea en insuficiencia respiratoria hipoxémica.
- Cobertura de MDR y antianaerobios personalizada según riesgo.
- Antibióticos prehospitalarios cuando el transporte supere los 60 min.
- No antipiréticos para mejorar pronóstico.
- De-resucitación activa con diuréticos tras fase aguda.
- Enfoque integral en recuperación post-sepsis y revisión de medicación al alta.
Bibliografía
Prescott HC, Antonelli M, Alhazzani W, Møller MH, et al. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2026. Crit Care Med. 2026;54(4). DOI: 10.1097/CCM.0000000000007075
Este resumen tiene carácter educativo; adapta siempre las recomendaciones al contexto clínico y los recursos disponibles. Las imágenes y el contenido han sido traducido con fines docentes no comerciales
Si te gusta mi trabajo, compártelo. Es lo que más me llena, que llegue a todo el mundo. También puedes invitarme a un café:
Última actualización: 06/04/2026.
Autoría del post: Elena Plaza Moreno, Enfermera | CEO Academia Urgencias y Emergencias® | PDI en Universidad Internacional de Valencia | Divulgadora sanitaria | Speaker y Formadora de IA generativa y RRSS en salud | Máster en Urgencias y Emergencias| Máster en Tecnología educativa y competencias digitales