1.- Introducción
El electrocardiograma (ECG) de 12 derivaciones es una representación gráfica fundamental de la actividad eléctrica del corazón y una de las herramientas diagnósticas más utilizadas a nivel mundial. Para comprender la verdadera magnitud de esta prueba en la práctica clínica diaria, basta observar que se estima que cada año se realizan 300 millones de ECG tan solo en Europa.
A pesar de este inmenso volumen y de ser un procedimiento aparentemente sencillo, la evidencia demuestra que se realiza de manera incorrecta con una frecuencia alarmante. Debido a la portabilidad, el bajo coste y la facilidad de uso de los electrocardiógrafos modernos, estas pruebas se llevan a cabo en una multitud de entornos por personal que, en muchas ocasiones, carece de la formación técnica necesaria o que requiere una actualización de la misma.
Esta discrepancia entre el altísimo número de pruebas realizadas y la falta de técnica adecuada provoca errores de registro que pueden derivar en diagnósticos equivocados y decisiones terapéuticas inapropiadas, poniendo en grave riesgo la seguridad del paciente.
Los protocolos, estándares de calidad y recomendaciones técnicas que os escribo en este post han sido extraídos de forma fidedigna de las directrices oficiales “Clinical Guidelines by Consensus: Recording a standard 12-lead electrocardiogram”. Este documento ha sido elaborado, revisado y ratificado por la Society for Cardiological Science and Technology (SCST) – The Professional Body for Cardiac Scientists, en su última versión publicada en septiembre de 2024. Toda la base clínica e intelectual recae bajo la autoría de esta institución, cuyas guías están fundamentadas en rigurosos estándares internacionales, investigaciones científicas y el consenso de expertos para dictar la mejor práctica clínica. Yo solo he realizado la traducción (de casi todos los apartados), resumen y adaptación, además de incluir algunos enlaces de interés e imágenes, con fines docentes y sin ánimo de lucro.
Si quieres citar este texto:
Plaza-Moreno E. Cómo hacer un electrocardiograma correctamente. La guía definitiva [Internet]. Urgencias y Emergencias. 2025. Disponible en: https://www.urgenciasyemergen.com/como-hacer-un-electrocardiograma-correctamente-guia-definitiva/
El objetivo principal de este post es proporcionar a los profesionales sanitarios y estudiantes una herramienta integral, definitiva y de fácil consulta que promueva la excelencia y la estandarización en la realización de un ECG de 12 derivaciones para reducir drásticamente los errores de registro en esos millones de electrocardiogramas anuales y, por encima de todo, garantizar que la seguridad, la privacidad y la dignidad del paciente se mantengan siempre como el pilar central de todo el procedimiento clínico.
2. Experiencia de la persona: privacidad y dignidad
Toda la guía parte de un principio: la persona atendida está en el centro del proceso. La calidad técnica del trazado y la calidad humana de la atención son inseparables. Una persona incómoda, mal informada o que percibe que no se respeta su dignidad difícilmente colaborará en obtener un registro óptimo, y la propia ansiedad puede generar artefactos que dificulten la interpretación.
2.1 Identificación de la persona
La identificación correcta es un requisito de seguridad clínica imprescindible. Antes de iniciar el registro deben confirmarse al menos dos identificadores únicos: típicamente nombre completo y fecha de nacimiento. Pueden añadirse otros (número de historia, dirección) según la política del centro.
En personas que no puedan identificarse por sí mismas — bajo nivel de consciencia, deterioro cognitivo, idioma — la identificación se confirmará con cuidadores, acompañantes o pulseras hospitalarias.
⚠️ Error frecuente: el registro del paciente anterior. Algunos electrocardiógrafos retienen los datos del último registro. Si no se introducen los datos del nuevo paciente, el trazado puede imprimirse o almacenarse con la identificación equivocada. Resultado: un ECG perfectamente registrado pero atribuido a la persona equivocada, con las consecuencias clínicas y legales que ello implica. La verificación de los datos sobre el papel impreso o el registro digital antes de archivar es siempre obligatoria.
2.2 Comunicación e información
La información debe adaptarse a las necesidades y nivel de comprensión de la persona. Como mínimo, quien realiza la prueba debe presentarse, explicar su rol y describir brevemente el procedimiento, incluyendo el grado de exposición corporal necesario y el uso de electrodos adhesivos y cables, con la tranquilizadora aclaración de que la prueba es indolora y rápida.
Se obtendrá consentimiento conforme a la buena práctica clínica y a la política local. Para el registro del ECG, el consentimiento verbal es aceptable y se asume implícito en la colaboración activa de la persona.
2.3 Grado de exposición corporal
Hay que respetar las sensibilidades culturales y minimizar la incomodidad. El contacto con el tórax puede resultar especialmente delicado para muchas personas; el trato debe ser empático, respetuoso y compasivo.
Se solicitará retirar la ropa que impida el acceso a las posiciones torácicas correctas — habitualmente desvestirse de cintura para arriba — en un entorno privado y con mínimo riesgo de interrupciones. Una vez colocados los cables, se cubrirá a la persona para preservar su intimidad. Las conversaciones clínicas se mantendrán siempre después de que la persona se haya vuelto a vestir.
3. Preparación para realizar un electrocardiograma
Aunque el ECG se registra en contextos muy diversos y con grados de urgencia variables, debe hacerse el máximo esfuerzo posible para reproducir las condiciones estándar. Cuando el contexto obligue a apartarse de ellas, es imprescindible documentarlo sobre el propio trazado.
3.1 Posición de la persona
La posición recomendada para el registro estándar es la semi-incorporada, con el tronco aproximadamente a 45 grados sobre la horizontal. Es una posición cómoda para la mayoría de las personas, replicable entre profesionales y servicios, y que no introduce variaciones significativas respecto al decúbito horizontal.
Las extremidades deben quedar apoyadas sobre la cama o camilla para minimizar la tensión muscular y, con ella, los artefactos por contracción somática.
El trazado puede modificarse sustancialmente si la persona está completamente sentada o erguida, o inclinada a 60 grados o más sobre la horizontal. Sin embargo, la evidencia disponible no muestra diferencias clínicamente relevantes entre el decúbito horizontal y la posición a 45 grados. La conclusión práctica es que cualquier inclinación entre 0 y 45 grados es válida; inclinaciones mayores deben anotarse explícitamente sobre el ECG.
Si la posición ideal no es alcanzable: persona inestable, dolor, contexto extrahospitalario, registro en silla de ruedas — la alternativa elegida debe quedar reflejada en el propio trazado para que quien lo interprete sepa que no se ha registrado en condiciones estándar.
3.2 Cómo lograr relajar al paciente para realizar un electrocardiograma
Un trazado libre de artefactos requiere una persona relajada y cómoda. Los potenciales musculares somáticos se suman a la actividad cardíaca y pueden enmascarar ondas o complejos, limitando el valor diagnóstico. Antes de pulsar el botón de registro:
- Comprobar que las extremidades están apoyadas y quietas.
- Verificar que las manos no estén apretadas, los brazos rígidos o los dedos en movimiento.
- Pedir explícitamente que respire con normalidad y no hable durante los segundos del registro.
- En personas con temblor (Parkinson, esencial) o dolor (artrosis, lumbalgia aguda), pedir que coloquen suavemente las manos bajo los muslos puede ayudar a estabilizar el registro.
Cuando, pese a todo, la persona no pueda relajarse plenamente (por temblor refractario, agitación, dolor incoercible) se hará lo posible por mejorar su confort y se anotará la incidencia sobre el trazado para contextualizar la calidad subóptima. Además, en personas con sillas de ruedas que no puedan moverse correctamente, se realizará en la silla de ruedas registrando correctamente esta circunstancia en el electrocardiograma.
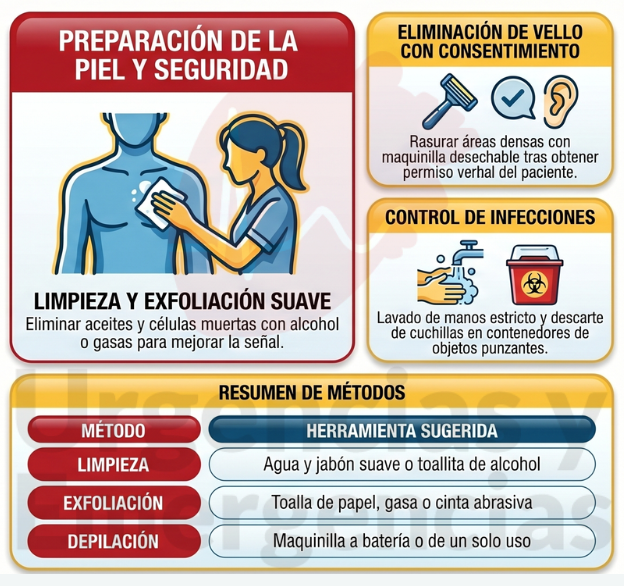
3.3 ¿Cómo preparar la piel para realizar un electrocardiograma?
La preparación cuidadosa de la piel es uno de los factores más infravalorados y, sin embargo, más determinantes en la calidad final del registro. Su objetivo es minimizar la impedancia entre piel y electrodo. Hay que extremar la precaución en personas con piel sensible, frágil o lesiones cutáneas.
Los métodos de preparación recomendados son:
- Limpieza: agua y jabón suave o toallita con base alcohólica, según la política local. Permitir que la piel se seque completamente antes de colocar los electrodos.
- Exfoliación ligera: puede mejorar el contacto. Se realiza con una abrasión muy suave usando una compresa de gasa, una toalla de papel o cinta abrasiva específica para ECG.
- Retirada del vello torácico: si impide el contacto adecuado, se solicitará consentimiento verbal y se utilizará una maquinilla eléctrica con cabezal desechable o una maquinilla de un solo uso, que se desecharán inmediatamente en el contenedor de objetos cortantes según la política de control de infecciones del centro.
Muchas veces no salen bien los registros por utilizar electrodos que estaban fuera de su envase porque se ha estropeado el gel, así que mucho cuidado: el electrodo, aunque sea desechable, es un consumible sanitario que también requiere cuidado:
- Comprobar que no se ha superado la fecha de caducidad indicada por el fabricante.
- Verificar el buen estado del electrodo y que el gel conductor (en electrodos de gel húmedo) no esté seco.
- Mantener los electrodos dentro de su envase de aluminio hasta el momento de su uso para evitar la deshidratación del gel.
- Una vez retirado del envase, usar el electrodo de inmediato; no reutilizarlo si se ha despegado parcialmente.
4. Colocación de electrodos
La colocación correcta de los electrodos es probablemente el factor técnico más determinante en la calidad diagnóstica del ECG. El consenso SCST asume las recomendaciones de la American Heart Association como referencia internacional.
Si te interesa mucho este tema, te recomiendo leer mi trilogía de publicaciones sobre colocación de electrodos, que te dejo a continuación, o el apartado completo de electrocardiografía del blog aquí.
Cualquier desviación de estas posiciones estándar (por necesidad clínica o limitación del entorno) debe quedar explícitamente anotada sobre el trazado para evitar interpretaciones erróneas.
Respecto al código de colores de los cables, suele suele estar codificado para facilitar la identificación, pero los códigos pueden variar según fabricante y norma. Los colores que se utilizan en esta guía corresponden a la norma europea IEC, pero también existe la codificación americana.
4.1 ¿Cómo colocar los electrodos de las extremidades (miembros)
Los electrodos de extremidades deben colocarse, siempre que sea posible, en posición distal: en la cara interna del antebrazo, próximos a la muñeca, y en la cara interna de la pierna, próximos al tobillo. Desplazar los electrodos hacia posiciones más proximales modifica el aspecto del trazado y debe evitarse, salvo que un temblor importante o la amputación de una extremidad lo hagan imprescindible.
Nota de la autora: Y no, en ningún sitio se determina que si hay que ponerlo tocando o sin tocar un hueso, ni exactamente a qué altura. Simplemente dicen distal a axilas y distal a ingles.
Colocar los electrodos de extremidades sobre el tórax (lo que algunos equipos llaman “derivaciones de Mason-Likar”) altera significativamente las amplitudes y morfologías de las ondas del trazado y puede invalidar el ECG para muchos propósitos diagnósticos, especialmente para la valoración de isquemia. Si en algún contexto debe hacerse así (por ejemplo, ECG de esfuerzo), debe quedar explícitamente reflejado sobre el registro.
| Electrodo | Color (IEC) | Posición anatómica |
| Brazo derecho (RA) | Rojo | Antebrazo derecho, próximo a la muñeca |
| Brazo izquierdo (LA) | Amarillo | Antebrazo izquierdo, próximo a la muñeca |
| Pierna izquierda (LL) | Verde | Pierna izquierda distal, próxima al tobillo |
| Pierna derecha (RL) | Negro | Pierna derecha distal, próxima al tobillo |
⚠️ Error frecuente — intercambio de cables RA y LA. El intercambio del cable de brazo derecho con el de brazo izquierdo es uno de los errores técnicos más documentados. Genera ondas P y complejos QRS negativos en la derivación I y puede confundirse con dextrocardia. Antes de aceptar un trazado “raro”, verifica primero que los cables RA (rojo) y LA (amarillo) están en el lado correcto. Para comprobarlo revisa que la derivación aVR no tiene ondas positivas.
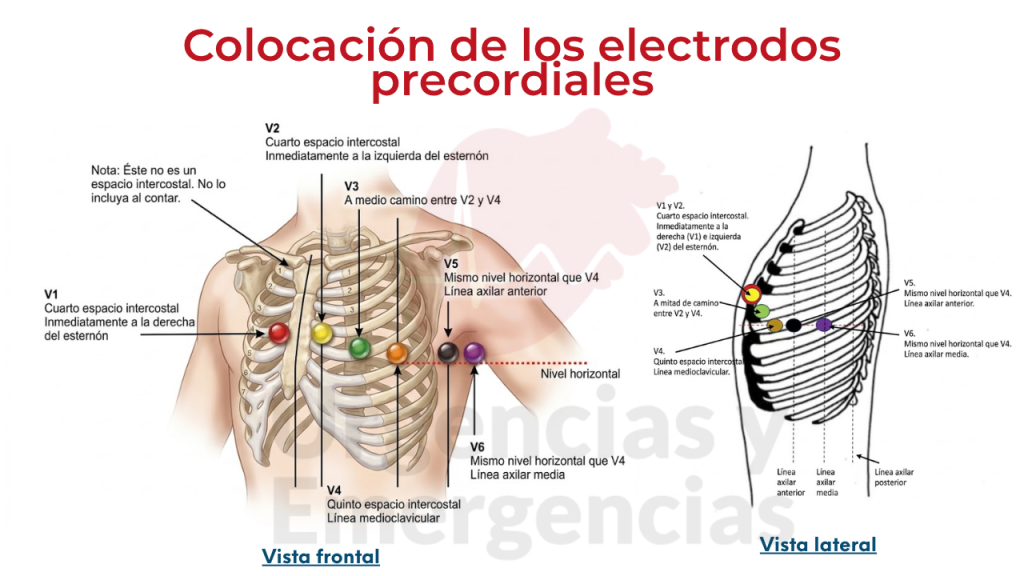
4.2 ¿Dónde colocar los electrodos precordiales?
Las posiciones anatómicas correctas de los electrodos precordiales están claramente definidas y deben utilizarse siempre, salvo que el acceso sea imposible. El centro del área activa del electrodo debe coincidir con el punto anatómico de referencia.
| Electrodo | Color (IEC) | Posición anatómica |
| V1 (C1) | Rojo | 4.º espacio intercostal, borde esternal derecho |
| V2 (C2) | Amarillo | 4.º espacio intercostal, borde esternal izquierdo |
| V3 (C3) | Verde | Punto medio entre V2 y V4 |
| V4 (C4) | Marrón | 5.º espacio intercostal, línea medioclavicular izquierda |
| V5 (C5) | Negro | Línea axilar anterior izquierda, al mismo nivel horizontal que V4 |
| V6 (C6) | Morado | Línea axilar media izquierda, al mismo nivel horizontal que V4 y V5 |
⚠️ Errores frecuentes documentados en la literatura: V1 y V2 tienden a colocarse demasiado altos, habitualmente en el 2.º o 3.er espacio intercostal en lugar del 4.º. V4, V5 y V6 tienden a colocarse demasiado bajos. Estos desplazamientos producen alteraciones morfológicas que pueden simular bloqueos de rama, infartos antiguos o patrones de Brugada inexistentes, induciendo a error diagnóstico. Lo que vemos en la siguiente imagen, es inadmisible
4.3 Técnica para localizar las posiciones precordiales
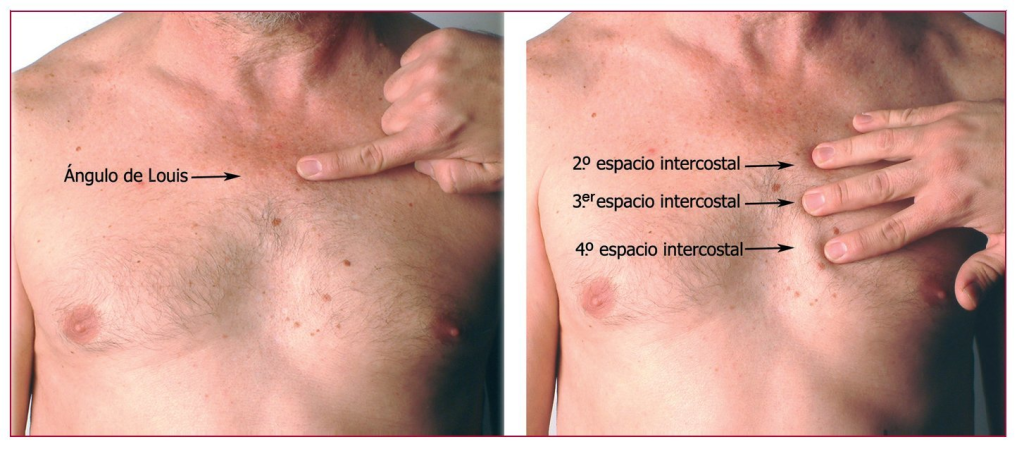
La localización correcta de los espacios intercostales empieza siempre por la identificación del ángulo de Louis o ángulo esternal, la cresta horizontal palpable que marca la unión entre el manubrio y el cuerpo del esternón.
- Recorre con el dedo el esternón desde arriba hasta encontrar la cresta horizontal: ese es el ángulo de Louis.
- Desplázate ligeramente hacia el lado derecho de la persona: el espacio inmediatamente inferior es el 2.º espacio intercostal.
- Desde ahí, cuenta hacia abajo los espacios 3.º y 4.º. En el 4.º espacio intercostal, desliza el dedo hacia el esternón hasta tocar su borde: ahí va el centro del electrodo V1.
- Repite la misma maniobra al lado izquierdo de la persona para localizar V2. Importante: los espacios intercostales derecho e izquierdo pueden no estar perfectamente alineados, así que evita colocar V2 simplemente al lado de V1 sin volver a contar.
- Localiza el 5.º espacio intercostal en la línea medioclavicular izquierda: ahí va V4.
- V3 se coloca en el punto medio entre V2 y V4 (no es una posición anatómica fija, sino dependiente de las dos anteriores).
- V5 y V6 se colocan al mismo nivel horizontal que V4, primero en la línea axilar anterior (V5) y después en la línea axilar media (V6).
💡 El borde superior del manubrio se palpa fácilmente, pero la primera costilla queda escondida bajo la clavícula y es difícil de palpar. Por eso el ángulo de Louis es la referencia útil: marca directamente el 2.º espacio intercostal, sin necesidad de contar desde la primera costilla.
4.4 Colocación de electrocardiograma en mujeres
Por convención, en personas con mamas se colocan los electrodos V4, V5 y V6 por debajo del tejido mamario izquierdo cuando este cubre las posiciones anatómicas correctas. Existe alguna evidencia que sugiere que la colocación sobre la mama no atenuaría significativamente la señal, pero la evidencia no es suficiente para cambiar la recomendación actual, que es colocarlos debajo.
Para minimizar el contacto físico al levantar el tejido mamario, una técnica útil es utilizar el dorso de la mano. La sensibilidad y el respeto en este momento son imprescindibles. Para una colocación precisa suele ser necesario que la persona esté completamente desvestida del tronco.
Respecto a las prótesis mamarias, la literatura sobre el efecto de las prótesis mamarias en el ECG es escasa, pero un estudio publicado por Bun y colaboradores en 2019 encontró que entre el 42 % y el 46 % de los ECG de mujeres con corazones estructuralmente normales y prótesis fueron interpretados como anormales por electrofisiólogos expertos.
Las dos hipótesis planteadas son: el aumento de volumen mamario dificulta la colocación correcta de los electrodos, y el material no excitable de la prótesis podría introducir desviaciones del vector eléctrico (esta segunda, especulativa).
Implicación práctica: en mujeres con prótesis y dolor torácico o sospecha de síndrome coronario agudo, es razonable extremar la precaución interpretativa. Puede ser sensato registrar un ECG basal previo a la cirugía de aumento mamario para disponer de comparativa futura.
5. ¿Cómo obtener un electrocardiograma con calidad?
Una vez colocados los electrodos correctamente y conectados los cables, el siguiente bloque de decisiones afecta a los parámetros técnicos del registro: velocidad del papel, ganancia de amplitud y uso de filtros. Aunque la mayoría de los electrocardiógrafos vienen preconfigurados, conviene conocer los valores estándar para detectar configuraciones inadecuadas y para interpretar correctamente los registros recibidos de otros dispositivos.
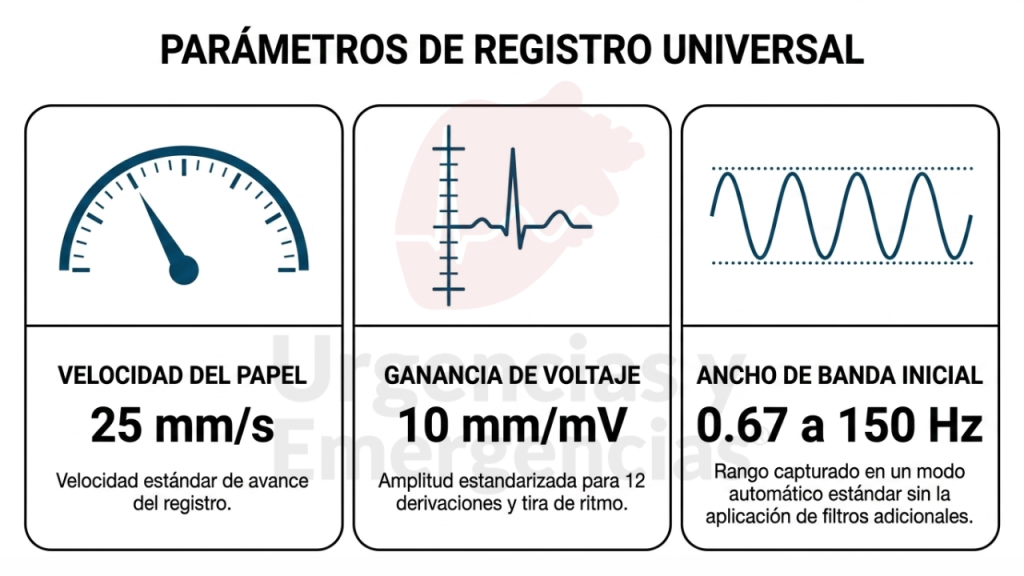
5.1 Parámetros estándar de registro: 25mm/s y 10 mm/mV
El ECG estándar de 12 derivaciones, junto con la tira de ritmo simultánea, se registra habitualmente con una velocidad del papel de 25 mm/s y una ganancia (voltaje) de 10 mm/mV. La activación se realiza pulsando el botón correspondiente, etiquetado normalmente como “start” o “auto”.
¿Qué significan estos números? A 25 mm/s, cada milímetro horizontal del papel equivale a 0,04 segundos (40 ms). Cada cuadro grande de 5 mm equivale a 0,20 segundos. Esta es la base sobre la que se miden intervalos PR, QRS y QT. A 10 mm/mV, cada milímetro vertical equivale a 0,1 mV. La calibración estándar (cuadrado de calibración de 10 mm de altura) debe aparecer al inicio del trazado para verificar la ganancia. Si quieres profundizar en este aspecto, te recomiendo leer Lo básico en la calibración del electrocardiograma
Estos estándares pueden modificarse. Por ejemplo, si los complejos QRS son tan altos que se solapan entre derivaciones y dificultan la medición, puede reducirse la ganancia a 5 mm/mV para obtener un trazado interpretable. Cualquier modificación de la ganancia debe quedar marcada de forma claramente visible sobre el ECG, ya que las amplitudes leídas no podrán compararse directamente con las de un registro estándar.
5.2 Uso de filtros en el electrocardiograma
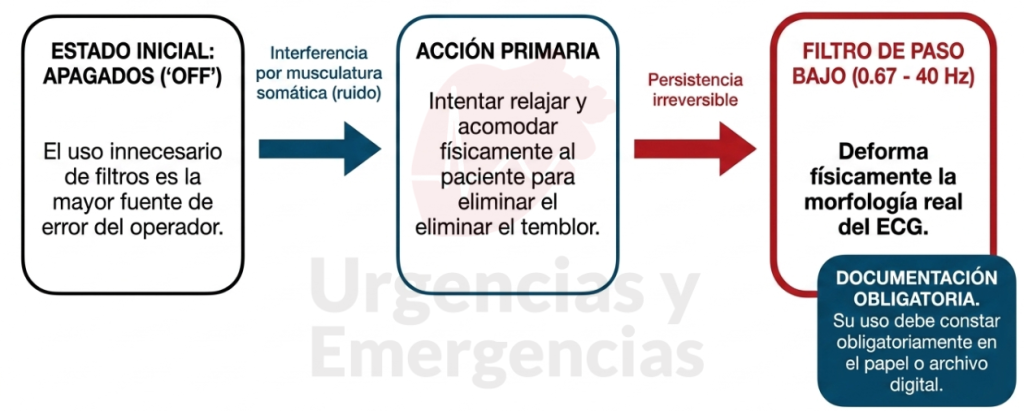
Los electrocardiógrafos disponen de filtros de paso bajo (low-pass) y paso alto (high-pass) que pueden activarse para reducir interferencias. El filtro reduce el ruido, pero también distorsiona el trazado, por lo que su uso debe ser deliberado y documentado.
La recomendación es clara: el primer registro debe realizarse con el filtro desactivado, con un ancho de banda en modo automático de 0,67 a 150 Hz. Si, pese a haber relajado adecuadamente a la persona y comprobado el contacto de los electrodos, persiste interferencia somática muscular en el trazado, se puede activar el filtro de paso bajo y repetir el registro. En ese caso, el ancho de banda se estrechará a 0,67 – 40 Hz.
⚠️ El filtro reduce interferencia pero distorsiona el ECG: activar sistemáticamente el filtro “para que se vea más limpio” es una mala práctica. Un filtro de 40 Hz puede atenuar muescas, espículas de marcapasos y ondas de alta frecuencia clínicamente relevantes. Si lo activas, debe quedar claramente identificado sobre el trazado para que quien interprete sepa que el registro está filtrado.
5.3 Verificación de la calidad del registro
Antes de aceptar el trazado y dar por terminada la prueba, el profesional debe revisar visualmente la calidad del registro. Un ECG técnicamente correcto debe cumplir:
- Todas las ondas son claramente visibles: ondas P, complejos QRS y ondas T identificables en cada derivación.
- La línea isoeléctrica (línea base entre las deflexiones) es estable, sin oscilaciones erráticas.
- No hay artefactos por movimiento, temblor o interferencia eléctrica que distorsionen las ondas.
- Aparece la marca de calibración (cuadradito de 10 mm de altura) al inicio o final del trazado.
- Los datos identificativos de la persona y la fecha y hora son correctos.
Cualquier hallazgo del trazado que sugiera una urgencia médica — supradesnivel del ST, taquicardia ventricular, bloqueo AV completo, etc. — debe comunicarse de inmediato al profesional clínicamente responsable. Si la persona presenta síntomas potencialmente cardiogénicos en el momento del registro (dolor torácico, palpitaciones, mareo, disnea), conviene anotarlo sobre el trazado para contextualizar la interpretación.
Al finalizar el procedimiento, todos los electrodos deben retirarse de la persona y desecharse como residuo clínico, no reutilizarse. Avisa antes de tirar para minimizar la incomodidad del despegado: explicar el momento y, en personas con piel frágil, despegar lentamente y en la dirección del crecimiento del vello reduce molestias.
⚠️ Cuidado con los botones “copy” y “reprint”. En algunos modelos de electrocardiógrafo, los botones de copia o reimpresión pueden generar la salida de un trazado del paciente anterior. Si los datos identificativos no se introducen para cada registro, ese trazado podría imprimirse atribuido a la persona equivocada. Conoce el equipo que utilizas y desarrolla una práctica que minimice este riesgo: introducir datos antes de cada registro y verificar el papel impreso antes de archivar son los dos controles clave.
6. Cualificación del personal y formación en electrocardiografía
Quien registra un ECG debe ser competente tanto en el manejo del electrocardiógrafo como en la técnica de registro. La competencia debe acreditarse mediante una titulación o formación específica reconocida y mantenerse en el tiempo mediante revisión periódica. El consenso SCST cita explícitamente sus propias certificaciones (Certificate in Electrocardiography y SCST Award in Practical Electrocardiography), pero el principio de fondo es universalmente aplicable: la formación y la evaluación reglada no son un trámite, sino una garantía de calidad y seguridad asistencial.
La competencia para registrar un ECG combina cuatro componentes que deben acreditarse de forma integrada:
- Conocimientos técnicos: anatomía superficial del tórax, espacios intercostales, líneas de referencia, principios de electrofisiología básica, parámetros de registro y filtros.
- Habilidades prácticas: preparación de la piel, palpación de referencias anatómicas, colocación precisa, manejo del equipo y resolución de problemas de calidad de señal.
- Comunicación y trato: explicación clara, gestión del consentimiento, respeto a la dignidad y la diversidad, gestión de personas con dificultades de comprensión o colaboración.
- Pensamiento crítico: reconocer cuándo el trazado no es válido, cuándo hay un signo de alarma, cuándo hay que repetirlo o cuándo hay que avisar urgentemente.
La adquisición inicial de la competencia requiere formación teórico-práctica supervisada por un profesional ya competente. Algunas instituciones ofrecen formación específica en colocación de electrodos para el personal que va a realizar ECG; conviene revisar las políticas locales y los requisitos de formación obligatoria de cada centro.
Visita el catálogo formativo para ver la formación en electrocardiografía online de la Academia Urgencias y Emergencias. También me desplazo a tu centro para preparar formaciones presenciales. ¿Hablamos?
La competencia, una vez adquirida, no es un atributo permanente. Mantenerla exige:
- Práctica regular: registrar ECG con suficiente frecuencia para no perder destreza.
- Revisión periódica: autoevaluación, evaluación entre pares o auditoría externa de los registros realizados.
- Actualización: incorporar las novedades de los consensos internacionales y de los equipos del propio servicio.
- Formación de reciclaje: cursos cortos cada cierto tiempo para repasar técnica y errores frecuentes.
La responsabilidad sobre la calidad del trazado recae siempre en quien lo realiza, sea cual sea su categoría profesional. Aceptar como buena una colocación incorrecta, no anotar las desviaciones del estándar o no advertir un hallazgo de alarma son fallos profesionales con consecuencias clínicas reales.
7. Equipamiento, especificaciones técnicas y entorno clínico
Un buen ECG requiere también un buen contexto. La sala, el equipo y los consumibles condicionan tanto la calidad técnica del registro como la experiencia de la persona atendida.
La sala y el equipo deben estar limpios y ordenados, con todos los residuos de procedimientos previos correctamente desechados según la política del centro. Antes de cada uso, el electrocardiógrafo debe estar listo y seguro:
- Fecha y hora correctas, ya que se imprimirán en el trazado y constituyen prueba documental.
- Inspección visual de cables de red, conexiones y cables de paciente: sin fracturas, fisuras del aislamiento o contactos sueltos.
- En equipos a batería: nivel de carga suficiente para la actividad prevista.
- En equipos enchufados a la red: si comparten enchufe con otros equipos vitales (UCI, urgencias, transporte sanitario), un enchufe fácilmente identificable evita desconexiones accidentales de equipos críticos.
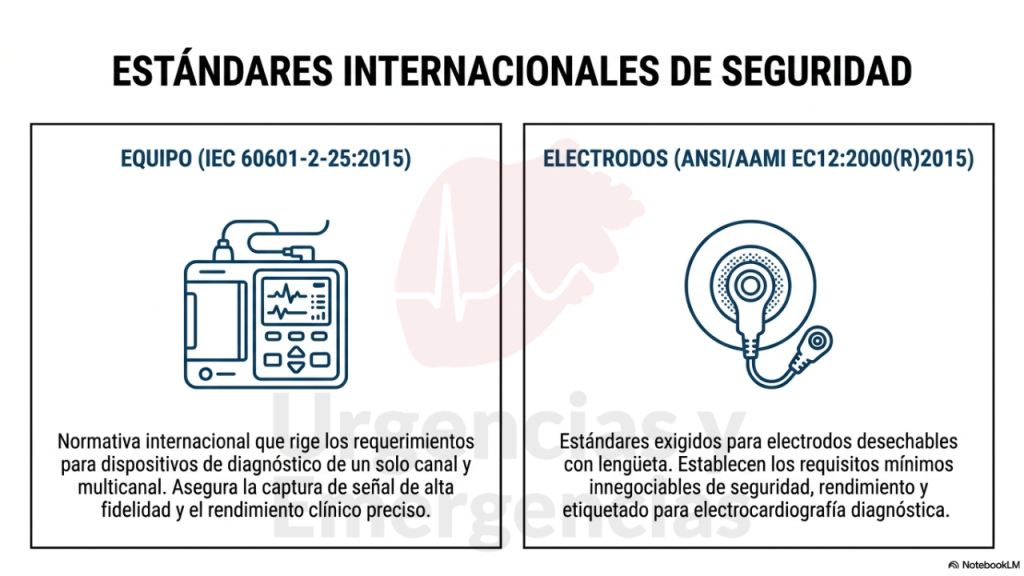
Respecto a las especificaciones técnicas mínimas, el electrocardiógrafo debe cumplir o superar la norma internacional IEC 60601-2-25:2015, que establece requisitos de seguridad y rendimiento esencial de los electrocardiógrafos de uno o varios canales. Las especificaciones recomendadas según la AHA son:
- Frecuencia de corte de paso alto (low-frequency cut-off) no superior a 0,67 Hz en modo automático ni superior a 0,05 Hz en modo manual, para evitar la distorsión del segmento ST.
- Frecuencia de corte de paso bajo (high-frequency cut-off) no inferior a 150 Hz en personas adultas y adolescentes, ni inferior a 250 Hz en niñas y niños.
- Electrodos desechables que cumplan o superen la norma ANSI/AAMI EC12:2000(R)2015, que regula el etiquetado, la seguridad y el rendimiento mínimo de los electrodos para electrocardiografía diagnóstica.
El diseño digital de los filtros permite usar un corte de baja frecuencia de 0,67 Hz en modo automático sin distorsión apreciable del segmento ST. Sin embargo, ese mismo valor en modo manual puede introducir distorsión, por lo que en manual conviene fijarlo a 0,05 Hz. Mantener la configuración correcta como preset del equipo previene este error.
Anchos de banda recomendados por preset
| Modo | Ancho de banda |
| Automático | 0,67 – 150 Hz |
| Manual | 0,05 – 150 Hz |
La sala donde se registra el ECG influye directamente en la experiencia y en la calidad. En la medida de lo posible, el entorno debe ser:
- Seguro: para la persona y el profesional.
- Privado: con paredes, cortinas o biombos que protejan la intimidad visual y auditiva.
- Silencioso: que permita la relajación necesaria para minimizar artefactos.
- Confortable: temperatura adecuada (el frío genera tiritona y artefactos), iluminación suficiente.
- Accesible: para personas con movilidad reducida y para profesionales con necesidades específicas.
- Equipado con camilla de altura regulable, accesible por ambos lados, donde la persona pueda apoyar los brazos cómodamente.
- Con stock adecuado: maquinilla con cabezal desechable o de un solo uso, electrodos en buen estado, papel de ECG, material para limpieza.
- Limpio, con instalaciones para higiene de manos y contenedores de residuos clínicos.
Las medidas de prevención de la transmisión de infecciones a la hora de realizar un electrocardiograma se aplicarán de acuerdo con la política local. Como criterios mínimos:
- Higiene de manos antes y después de cada contacto con la persona, con agua y jabón o solución hidroalcohólica. Realizarla en presencia de la persona puede transmitir confianza.
- Equipo de protección individual (bata, guantes, mascarilla) en personas con precauciones de aislamiento, según la política del centro.
- Disponer de contenedores de residuos clínicos y de objetos punzantes y cortantes, especialmente para desechar las cuchillas de las maquinillas tras retirar vello.
- Limpieza y desinfección del equipo entre registros, prestando especial atención al cable de paciente y al cabezal del electrocardiógrafo.
8. Documentación, almacenamiento y confidencialidad
8.1 Datos que se deben registrar a la hora de hacer un electrocardiograma
El ECG no es solo un trazado: es un documento clínico que pasa a formar parte de la historia clínica de la persona. Su correcta identificación, almacenamiento y custodia tienen implicaciones asistenciales, legales y de protección de datos.
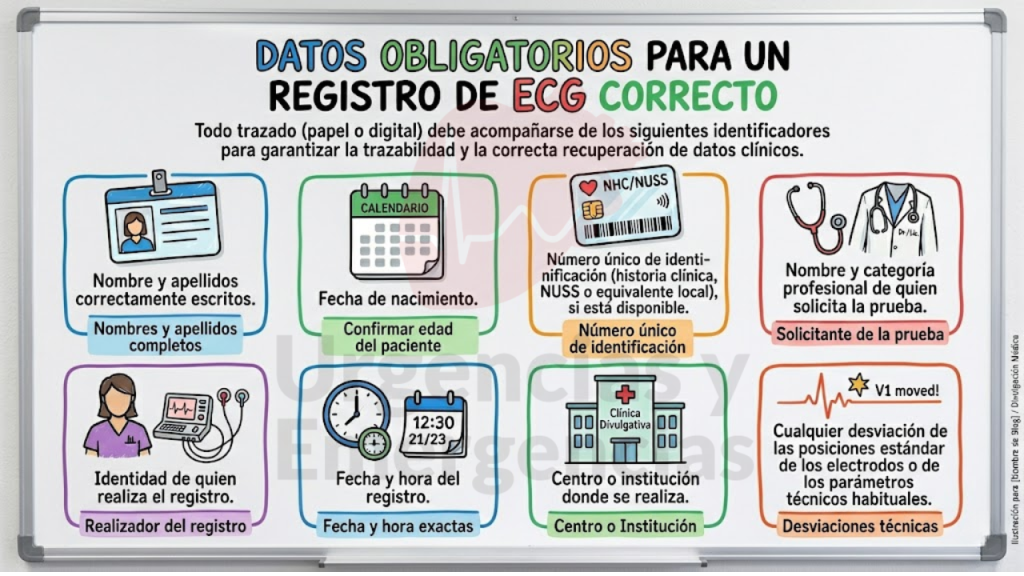
Todo trazado, sea en papel o almacenado digitalmente, debe acompañarse de los siguientes identificadores para garantizar la trazabilidad y permitir la recuperación correcta de los datos clínicos:
- Nombre y apellidos correctamente escritos.
- Fecha de nacimiento.
- Número único de identificación (historia clínica, NHC, NUSS o equivalente local), si está disponible.
- Nombre y categoría profesional de quien solicita la prueba.
- Identidad de quien realiza el registro.
- Fecha y hora del registro.
- Centro o institución donde se realiza.
- Cualquier desviación de las posiciones estándar de los electrodos o de los parámetros técnicos habituales.
8.2 Almacenamiento digital y compresión de datos
La mayoría de los sistemas actuales almacenan los ECG digitalmente, comprimiendo los datos para acelerar la transmisión y la recuperación de los registros guardados en bases centralizadas y minimizar la memoria necesaria. La compresión es una operación útil, pero no inocua.
La compresión afecta más a las señales de alta frecuencia (corta duración) que a las de baja frecuencia (mayor duración). En consecuencia, tiene mayor potencial para alterar mediciones dentro del complejo QRS — espículas de marcapasos, duración de la onda Q, amplitud de la onda R — que para alterar el segmento ST o la onda T. Un ECG comprimido puede diferir ligeramente de su versión original sin compresión, lo que puede afectar a la comparación de ECG seriados.
Para el almacenamiento electrónico, los algoritmos de compresión deben funcionar de manera que los datos recuperados se ajusten a los estándares de fidelidad establecidos en la declaración AHA de 1990 con respecto a la señal original. En la práctica, esto significa que los sistemas modernos comerciales suelen cumplir esta exigencia, pero conviene saber que la versión recuperada no es estrictamente idéntica al registro inicial.
8.3 Confidencialidad y protección de datos
Toda la información relacionada con la persona debe tratarse de forma confidencial conforme a la política del centro y a la normativa nacional y europea de protección de datos (en España, el Reglamento General de Protección de Datos y la Ley Orgánica 3/2018 de Protección de Datos Personales y Garantía de los Derechos Digitales). Algunas implicaciones prácticas:
- No dejar trazados con datos identificables a la vista de terceros (mostradores, sobre carros, en zonas de paso).
- No compartir imágenes de ECG con datos identificables por canales no seguros (mensajería personal, redes sociales, correo no corporativo).
- Si se utilizan ECG con fines docentes o de difusión, anonimizarlos completamente antes de su uso.
- Almacenamiento digital: priorizar siempre que sea posible el archivo en sistemas institucionales sobre la conservación en papel suelto.
Siempre que sea posible, conviene priorizar el almacenamiento digital frente al papel: facilita la recuperación, la comparación seriada, la protección física del documento y la trazabilidad de accesos.
9. Situaciones especiales: dextrocardia, derivaciones posteriores y electrocardiograma en pediatría
La práctica diaria plantea con frecuencia escenarios que requieren modificar la técnica estándar. En todos los casos, el principio rector es el mismo: seguir manteniendo el rigor técnico que permita un trazado interpretable y dejar siempre constancia escrita de la modificación realizada.
9.1 ¿Cómo hacer un electrocardiograma en dextrocardia?
La dextrocardia es la forma más frecuente de malposición cardíaca y se refiere a cualquier situación en la que el corazón se localiza en el lado derecho del tórax en lugar del izquierdo. Puede asociarse al situs inversus, en el que otros órganos también se sitúan en posición especular respecto a la habitual.
Sospecha clínica: en un trazado de 12 derivaciones estándar puede sospecharse dextrocardia si aparecen ondas P y complejos QRS negativos en la derivación I, en ausencia de un error técnico evidente como el intercambio de los cables RA y LA. La progresión pobre de la onda R observada de V1 a V6 refuerza la sospecha. (Nota mía: yo prefiero vigilar que no haya ninguna onda positiva en aVR…)
Cuando se sospecha dextrocardia, debe registrarse un segundo ECG con los electrodos del tórax (V3 a V6) recolocados en el lado derecho del tórax, utilizando los mismos espacios intercostales y referencias anatómicas pero en posición especular. V1 y V2 permanecen en su posición habitual (que en dextrocardia ya quedan a la derecha e izquierda del esternón respectivamente).
Este enfoque proporciona una representación verdadera de la actividad eléctrica del corazón. Las derivaciones de extremidades seguirán mostrando el patrón aparentemente invertido — coherente con la malposición cardíaca real — pero las derivaciones precordiales recolocadas (V3R a V6R) mostrarán entonces una progresión normal de la onda R. Es imprescindible anotar con claridad en el trazado las posiciones modificadas: “V3R”, “V4R”, “V5R”, “V6R”.
⚠️ Sobre intercambiar los cables de brazo: una alternativa que circula en la práctica es intercambiar los cables del brazo derecho y del brazo izquierdo en dextrocardia para “normalizar” el aspecto de las derivaciones de extremidades. Si se opta por esta vía, es absolutamente imprescindible anotarlo de forma muy visible sobre el trazado: de lo contrario, la dextrocardia puede pasar desapercibida en una interpretación posterior, con las consecuencias que ello implica.
9.2 Derivaciones posteriores
En determinadas situaciones clínicas como sospecha de infarto posterior, depresión de ST en derivaciones anteriores con ondas R altas en V1-V2, se recomienda registrar derivaciones desde electrodos colocados en la cara posterior del tórax. Las derivaciones posteriores se sitúan en el mismo plano transversal que V4.
| Electrodo | Posición anatómica |
| V7 (C7) | Línea axilar posterior izquierda, mismo nivel horizontal que V4 |
| V8 (C8) | Línea medioescapular izquierda, mismo nivel horizontal que V4 |
| V9 (C9) | Borde paraespinal izquierdo, mismo nivel horizontal que V4 |
Si el electrocardiógrafo dispone de capacidad para registrar 15 derivaciones simultáneamente, puede hacerse en un único registro. Si no — que es lo más habitual — la recomendación es:
- Registrar primero un ECG estándar de 12 derivaciones.
- Recolocar los electrodos V4, V5 y V6 en las posiciones V7, V8 y V9 respectivamente, manteniendo V1, V2 y V3 en su posición original.
- Realizar un segundo registro y anotar con claridad sobre el papel las nuevas posiciones.
Las posiciones posteriores derechas se denominan V7R, V8R y V9R, y siguen las mismas referencias anatómicas pero en el lado derecho.
📋 Importante : las derivaciones posteriores son técnicamente derivaciones registradas desde electrodos precordiales recolocados. Sin la anotación clara V7-V8-V9 sobre el trazado, ese segundo registro se interpretará como si fueran V4-V5-V6 anómalas, con riesgo de error diagnóstico relevante. Si quieres saber más sobre cómo, cuándo y por qué realizar derivaciones derechas y posteriores del electrocardiograma, te recomiendo que leas este post: Las derivaciones del electrocardiograma II: derechas y posteriores.
9.3 Electrocardiografía en niños y niñas
Para obtener un trazado libre de artefactos en el registro pediátrico se recomienda un acercamiento paciente y suave. La técnica estándar de registro es idéntica a la descrita para personas adultas. Si es posible, el registro se realiza en posición semi-incorporada, aunque puede usarse la sedestación si esto evita inquietud o malestar que comprometan la calidad.
Los electrodos de extremidades y torácicos se colocan como se ha descrito con anterioreidad. Pero pueden añadirse derivaciones adicionales — V4R, V5R y V7 —. V4R y V3R son derivaciones derechas registradas desde electrodos colocados en posición especular respecto a V3 y V4. V7 es una derivación posterior con el electrodo en la línea axilar posterior, en el mismo plano horizontal que V4.
ℹ️ Práctica habitual en lactantes: el uso rutinario de derivaciones precordiales derechas en el registro pediátrico es variable, pero es habitual usar V4R y omitir V3 en lactantes (hasta 1 año de edad). La práctica concreta depende de la indicación de la prueba y de las preferencias del equipo clínico responsable.
Conclusión
Un mensaje final propio:
El ECG es una de las pruebas más antiguas, accesibles y poderosas de la medicina moderna. Hacerlo bien es una de esas cosas aparentemente humildes que sostienen, silenciosamente, la calidad asistencial real.
Gracias por dedicar tu tiempo a leerme.
Bibliografía
Campbell B, Richley D, Ross C, Eggett CJ. Clinical Guidelines by Consensus: Recording a standard 12-lead electrocardiogram. An approved method by The Professional Body for Cardiac Scientists (SCST). Documento CS3 versión 4.1. Septiembre/Octubre 2024. Disponible en la web oficial de la SCST: https://www.scst.org.uk
Este resumen tiene carácter educativo; adapta siempre las recomendaciones al contexto clínico y los recursos disponibles. Las imágenes y el contenido han sido traducido con fines docentes no comerciales
Si te gusta mi trabajo, compártelo. Es lo que más me llena, que llegue a todo el mundo. También puedes invitarme a un café:
Última actualización: 09/05/2026.
Autoría del post: Elena Plaza Moreno, Enfermera | CEO Academia Urgencias y Emergencias® | PDI en Universidad Internacional de Valencia | Divulgadora sanitaria | Speaker y Formadora de IA generativa y RRSS en salud | Máster en Urgencias y Emergencias | Máster en Tecnología educativa y competencias digitales